Información de las verrugas genitales
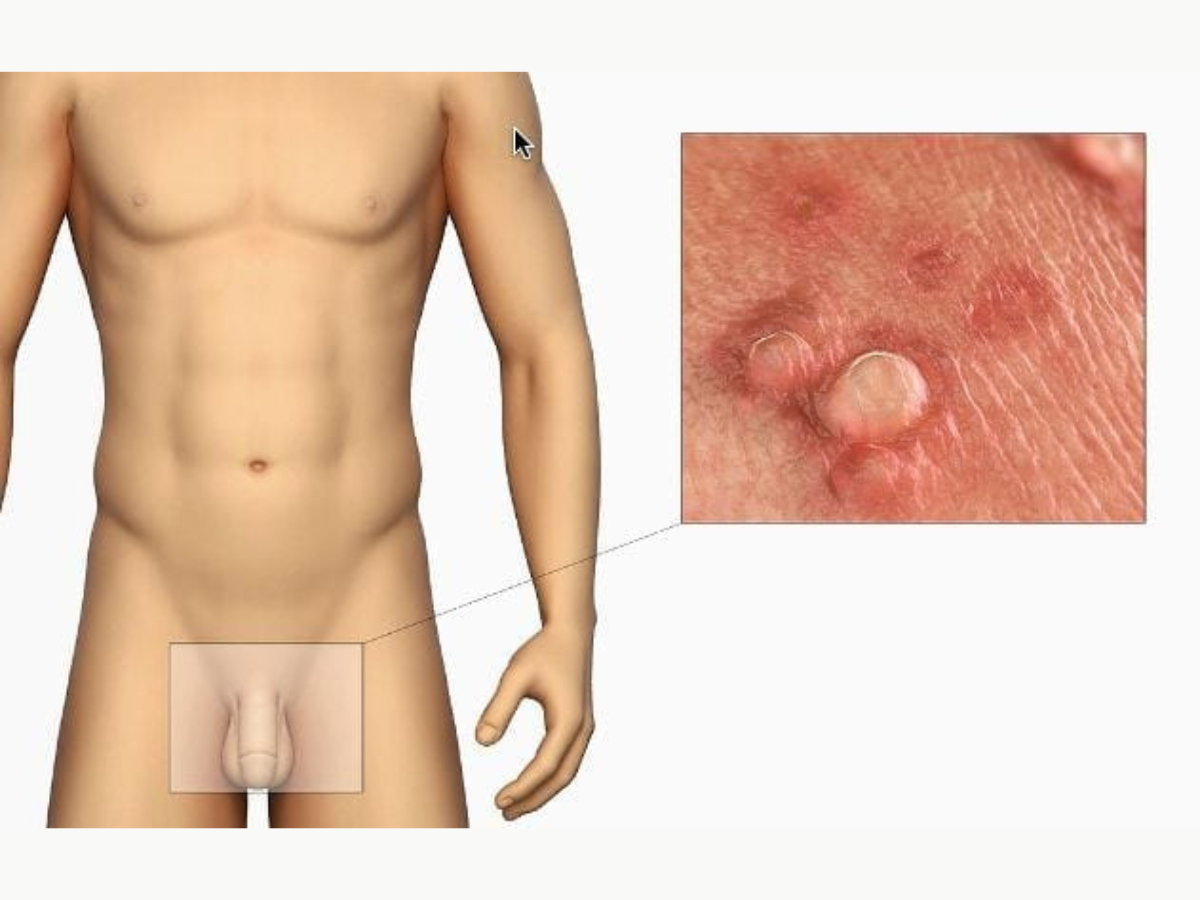
Las verrugas genitales son uno de los tipos más comunes de infecciones de transmisión sexual. En resumen, las verrugas genitales afectan los tejidos húmedos del área genital. Pueden parecer pequeñas protuberancias de color carne o tener una apariencia de coliflor. En muchos casos, las verrugas son demasiado pequeñas para ser visibles.
Observación y Monitorización: En algunos casos, especialmente cuando las verrugas son pequeñas y no causan molestias, los profesionales de la salud pueden optar por observar y monitorear la situación sin intervenir de inmediato. Esto puede ser apropiado en personas con un sistema inmunológico fuerte
Tratamiento: Las verrugas genitales se pueden tratar y eliminar. En este sentido, la elección del tratamiento depende del tamaño y la ubicación de las verrugas.
Virus que causan verrugas genitales
Se dividen en dos categorías principales según el riesgo que presentan de causar cáncer: de bajo riesgo y de alto riesgo.
Virus del VPH de bajo riesgo
Estos tipos de VPH son los que comúnmente causan las verrugas genitales, también conocidas como condilomas acuminados. Son lesiones benignas, es decir, no cancerosas, y en la gran mayoría de los casos no representan un riesgo grave para la salud.
- Tipos principales: Los tipos 6 y 11 son los responsables de más del 90% de los casos de verrugas genitales.
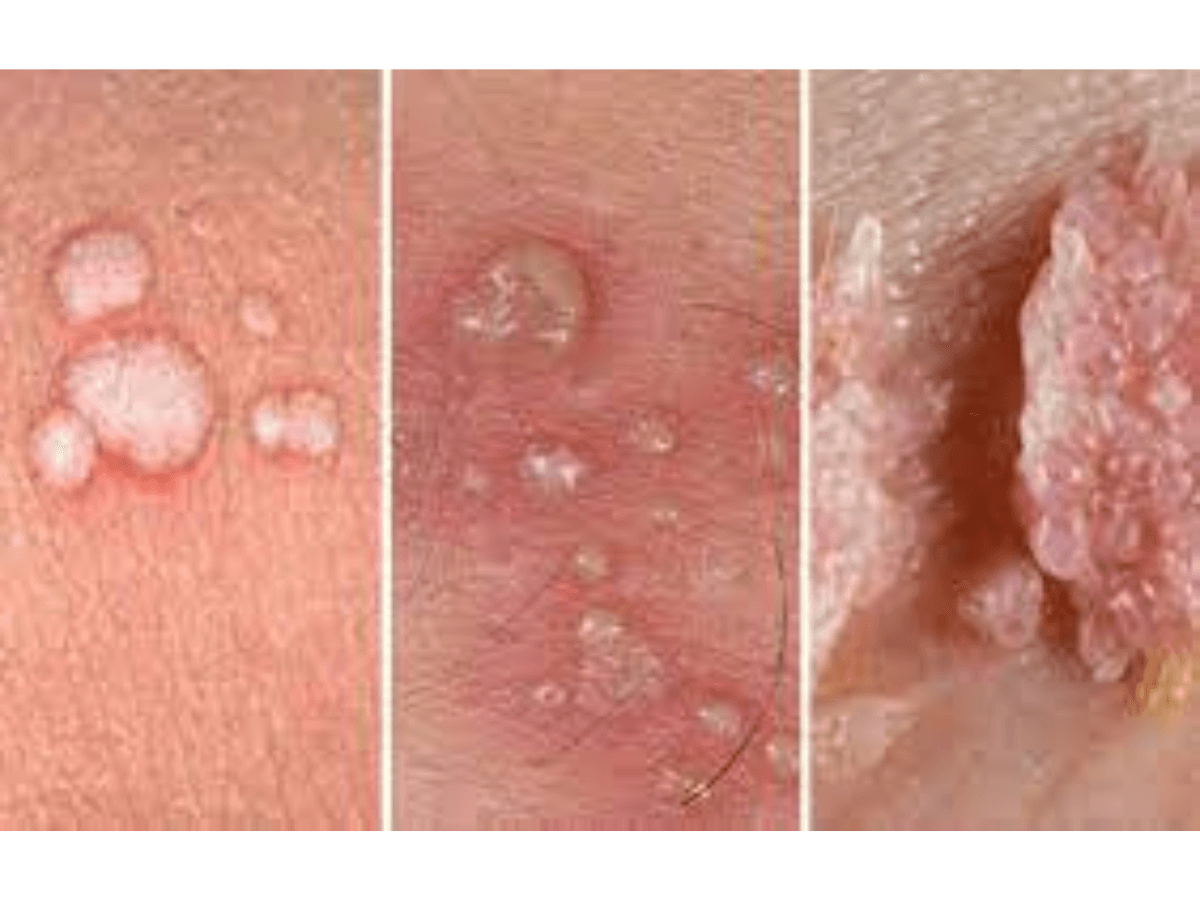
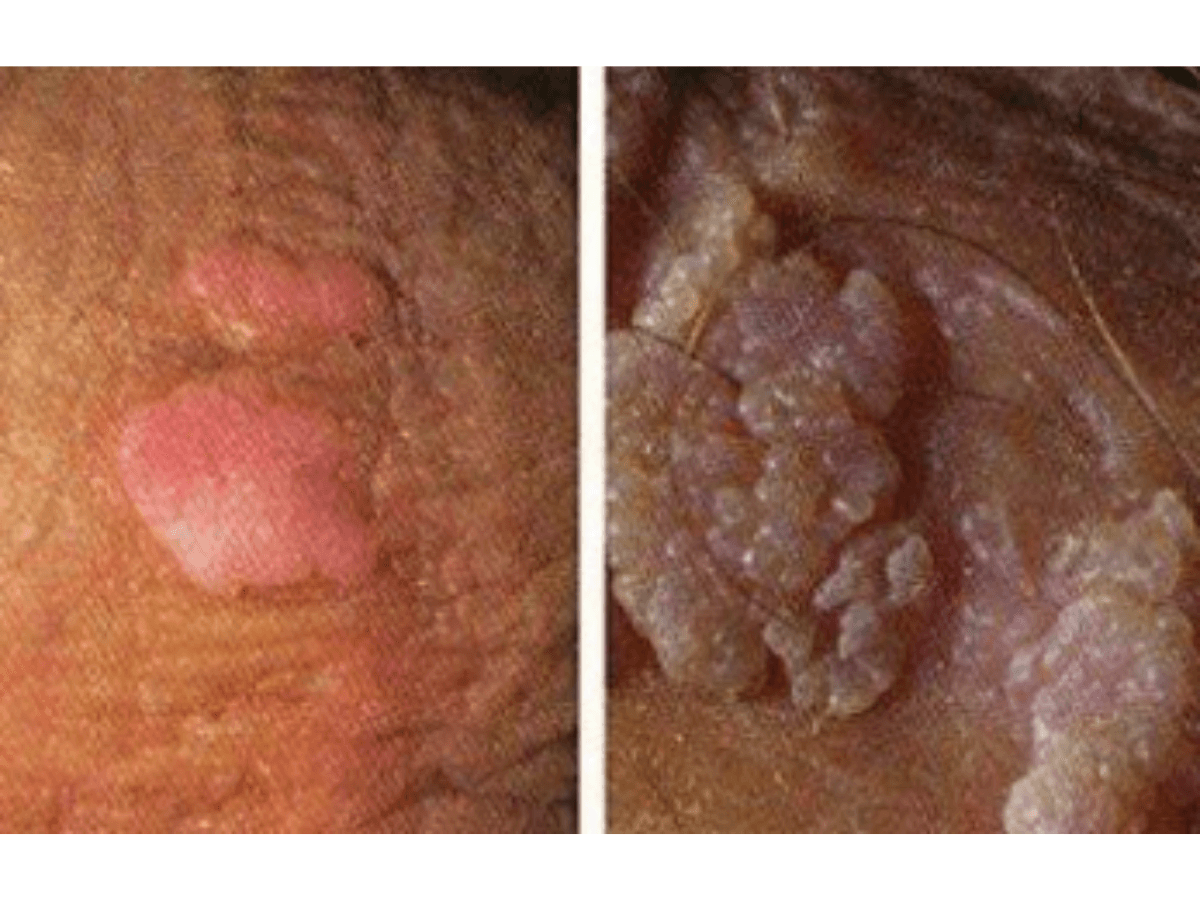
- Síntomas: Pueden aparecer como pequeñas protuberancias con forma de coliflor, o como lesiones planas, en el área genital y anal.
Es importante recordar que aunque las verrugas no sean cancerosas, pueden ser antiestéticas, causar molestias o picazón, y son muy contagiosas. El sistema inmunológico suele eliminar la infección por sí solo con el tiempo, pero en algunos casos, las verrugas pueden persistir si no se tratan.
Virus del VPH de alto riesgo
Estos tipos de VPH son conocidos por su potencial para causar cambios celulares que, con el tiempo, pueden evolucionar a cáncer. Los tipos de VPH de alto riesgo generalmente no causan verrugas genitales visibles.
- Tipos principales: Los más comunes y de mayor riesgo son los tipos 16 y 18, que causan la mayoría de los cánceres de cuello uterino. Otros tipos de alto riesgo incluyen el 31, 33, 35, 39, 45, 51, 52, 56, 58 y 59, entre otros.
- Cánceres asociados: Una infección persistente con estos tipos puede llevar a diversos tipos de cáncer, incluyendo:
- Cáncer de cuello uterino
- Cáncer anal
- Cáncer de orofaringe (boca y garganta)
- Cáncer de vulva y vagina
- Cáncer de pene
Contagio y diagnóstico
Contagio
Esta infección se transmite a través del contacto sexual, incluyendo el contacto genital, oral o anal con una persona infectada. Las verrugas genitales pueden ser tan pequeñas y planas que a veces son invisibles. Sin embargo, en raras ocasiones, las verrugas genitales pueden multiplicarse en grupos grandes cuando la persona tiene inmunodepresión.
Diagnóstico
El diagnóstico de las verrugas genitales generalmente se realiza mediante un examen visual de la zona genital por parte de un médico.
En algunos casos, puede ser necesario realizar una colposcopia, un examen más detallado del cuello uterino y la vagina con un instrumento especializado.
Además, en casos menos frecuentes o en situaciones de duda, se pueden tomar muestras de tejido para una biopsia y descartar otras condiciones.

Apariencia
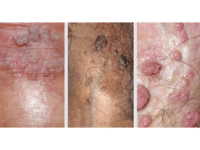
Los signos de las verrugas genitales incluyen los siguientes:
- Hinchazón pequeña, de color piel, marrón o rosa en el área genital
- Una forma similar a la de una coliflor causada por varias verrugas muy cerca una de otra
- Comezón o malestar en el área genital
- Sangrado al mantener relaciones sexuales
En las mujeres
Pueden crecer verrugas genitales en la vulva, las paredes de la vagina, el área entre los genitales externos y el ano, el conducto anal y el cuello del útero.
En los hombres
Pueden ocurrir en la punta o el cuerpo del pene, el escroto o el ano.
En ambos
También pueden aparecer en la boca o la garganta de una persona que tuvo contacto sexual oral con una persona infectada.
Otros nombres utilizados para verrugas genitales
Condilomas Acuminados:
«Condiloma» se refiere a una protuberancia o tumor, y «acuminado» significa puntiagudo o en forma de pico. Este término describe las verrugas genitales debido a su apariencia física.
Verrugas Venéreas:
El término «venéreas» se refiere a enfermedades de transmisión sexual. Así, «verrugas venéreas» indica específicamente verrugas que se transmiten a través de actividad sexual.
Papilomas Venéreos:
Similar a «verrugas venéreas», este término utiliza «papilomas» para describir las lesiones, haciendo referencia al VPH que las causa y su relación con las enfermedades de transmisión sexual.
Lesiones Cervicales Intraepiteliales de Bajo Grado (LCI-BG):
Este término es más técnico y se refiere a cambios celulares observados en el cuello uterino que pueden ser causados por infección por VPH. Aunque no se usa comúnmente para describir las verrugas genitales visibles, se utiliza en un contexto clínico más amplio.
Verrugas Condilomatosas:
Derivado de «condiloma», este término indica verrugas que tienen características similares a las verrugas genitales causadas por el VPH.
Papilomatosis Genital:
Este término describe el desarrollo de papilomas o verrugas en el área genital debido a la infección por VPH.
Verrugas genitales y neoplasia vulvar
Las verrugas genitales y la neoplasia vulvar son dos condiciones distintas que afectan el área genital en mujeres. Aquí están las diferencias clave entre ellas:
Verrugas genitales
Las verrugas genitales son causadas por ciertas cepas del virus del papiloma humano (VPH). Se manifiestan como pequeños crecimientos o bultos en las áreas genitales y anales. Generalmente, se considera que las verrugas genitales son benignas (no cancerosas) y se clasifican como una infección de transmisión sexual (ITS).
Causadas por cepas específicas de VPH, principalmente los tipos 6 y 11.
Se presentan como pequeños crecimientos de color carne o bultos en el área genital o anal. Pueden ser elevadas o planas y variar en tamaño.
Se caracterizan por la presencia de crecimientos similares a verrugas causadas por la infección por VPH. Una biopsia puede revelar cambios característicos.
Generalmente se consideran benignas y no están asociadas con un mayor riesgo de cáncer. Sin embargo, los mismos tipos de VPH que causan verrugas genitales (como los tipos 6 y 11) también pueden causar otros cánceres relacionados con el VPH, como el cáncer cervical.
Neoplasia vulvar
La neoplasia vulvar se refiere al crecimiento celular anormal en los tejidos vulvares, que puede ser benigno o maligno. La neoplasia vulvar maligna puede llevar al cáncer vulvar. No es causada directamente por la infección por VPH, pero la infección persistente por VPH es un factor de riesgo conocido para desarrollar cáncer vulvar.
La causa exacta no siempre está clara, pero a menudo se asocia con inflamación crónica, edad avanzada, tabaquismo e infección persistente por VPH.
Los síntomas pueden incluir picazón, dolor, sensibilidad o cambios en el color o grosor de la piel en la vulva. En etapas más avanzadas, puede haber una masa visible o ulceración.
Involucra el crecimiento celular anormal en los tejidos vulvares, que puede ser no canceroso (benigno) o canceroso (maligno). Los casos malignos están asociados con cambios cancerosos en las células.
Puede llevar al cáncer vulvar, especialmente en casos de neoplasia maligna. La infección persistente con tipos de VPH de alto riesgo es un factor de riesgo conocido para el cáncer vulvar.
Es importante destacar que ambas condiciones requieren atención médica. Las verrugas genitales se pueden tratar y gestionar, y las evaluaciones periódicas son esenciales para detectar y manejar la neoplasia vulvar temprano, mejorando los resultados. Las personas con inquietudes sobre su salud genital deben consultar a un profesional de la salud para una evaluación y orientación adecuadas.
¿Qué puede confundirse con verrugas genitales?
Varias condiciones pueden ser confundidas con verrugas genitales debido a su apariencia similar. Aquí hay algunas posibilidades:
Molusco Contagioso: El molusco contagioso es una infección viral de la piel que causa pequeñas protuberancias elevadas. Estas protuberancias pueden parecerse a las verrugas genitales, pero tienden a tener un hoyuelo central o una hendidura. A diferencia de las verrugas genitales, las lesiones de molusco contagioso suelen ser indoloras y pueden desaparecer por sí solas con el tiempo.
Papilomas Cutáneos: Los papilomas cutáneos son pequeños crecimientos blandos que pueden desarrollarse en áreas donde la piel se roza entre sí, como la ingle o el área genital. Aunque pueden parecerse a las verrugas genitales a primera vista, los papilomas cutáneos suelen tener una superficie más lisa y una base más estrecha que las verrugas genitales.
Prominencia Sebácea: La prominencia sebácea, también conocida como puntos de Fordyce, es una condición caracterizada por la aparición de pequeñas protuberancias elevadas en la piel. Estas protuberancias son causadas por glándulas sebáceas agrandadas y generalmente son indoloras. Aunque pueden ocurrir en el área genital, no son sexualmente transmitidas y no son contagiosas.
Pápulas Perladas del Pene (PPP): Las pápulas perladas del pene son pequeñas protuberancias en forma de cúpula que aparecen comúnmente alrededor del glande del pene. Aunque pueden parecer verrugas genitales, las PPP son inofensivas y no son causadas por una infección de transmisión sexual. Se consideran una variante normal de la anatomía del pene.
Foliculitis: La foliculitis es la inflamación o infección de los folículos pilosos, a menudo causada por bacterias, hongos o vello encarnado. Puede causar protuberancias rojas e inflamadas que pueden ser confundidas con verrugas genitales, especialmente si ocurren en el área púbica. Sin embargo, la foliculitis generalmente se resuelve con una higiene adecuada y tratamiento.
Si notas alguna protuberancia, lesión o cambio inusual en el área genital, es importante consultar a un proveedor de atención médica para obtener un diagnóstico preciso. Un profesional de la salud, como un dermatólogo o un médico especializado en salud sexual, puede realizar una evaluación adecuada y recomendar el tratamiento necesario, si es necesario. Además, es fundamental practicar sexo seguro y realizarse pruebas de detección de infecciones de transmisión sexual de manera regular para mantener la salud sexual.